Je n’aime pas l’ATARAX. Rien que le nom m’énerve. Je suspecte le marketing d’être en partie responsable de la grande consommation d’hydroxyzine en ville (avec le P4P qui veut écarter les benzos, alors on retrouve de l’hydroxyzine sur les ordonnances…) et dans nos hôpitaux. Si la prescription en dci était obligatoire, on en verrait peut être moins à tout bout de champ !
Catégorie : ar101
Billets conseillés pour un(e) jeune interne d’anesthésie-réanimation
La clonidine
La clonidine est un alpha-2 agoniste adrénergique. Le récepteur α2 a pour ligand naturel la noradrénaline, neurotransmetteur essentiel du système sympathique. La clonidine a une affinité 200 fois plus grande pour le récepteur α2 que pour le récepteur α1. Sa biodisponibilité per os est proche de 100%. Sa demi-vie est longue : 12 à 24 heures. La moitié de la dose absorbée est excrétée inchangée dans les urines. L’insuffisance rénale ralentit l’élimination de la clonidine.
Le monde dans lequel nous vivons est VG-centrique. Le coeur gauche par ci, l’OAP par là, tout se focalise sur ce qui parle le plus bruyamment. Or, le système cardio-vasculaire est 1) beaucoup plus vaste que ça 2) en interaction (oserai-je « couplage » ?;-) ) avec les autres organes.
Critical Care Magazine aka CCM, a publié récemment une super revue sur le rôle du retour veineux en physiologie et en situation aigüe. Les deux articles sont limpides. Je vous avoue ne pas avoir encore tout lu (ça me rappelle un billet de blog…) mais je me suis promis de le faire (croix de boix croix de…). J’essaierais aussi de trouver le courage de pondre un petit billet sur le sujet un de ces 4.
Amis de la physiologie, compatriotes de la Médecine Aigüe, les deux articles sont à portée de main :
Voici une courte liste de sites web liés à l’anesthésie-réa que je trouve particulièrement intéressants :
En anesthésie-réanimation on rencontre tous les jours des patients qui ont de grandes fluctuations hémodynamiques. Les drogues d’anesthésie ont une grande influence sur le système sympathique et le coeur. Ensuite le jeûne, le saignement et les perfusions impactent la volémie du patient. Ainsi les anesthésistes observent chez le patient des variations du contenu et du contenant et c’est un vrai challenge d’optimiser la situation hémodynamique pour donner au patient le plus de chance de faire face au stress périopératoire.
La kétamine
La kétamine est ma molécule anesthésique favorite. A la fois molécule sérieuse et mystérieuse elle connait un franc regain d’intérêt depuis la prise en compte de l’hyperalgésie post-opératoire.
La kétamine peut s’administrer sous plusieurs formes : IV, IM, po ou IR sont les voies les plus communes. Après une administration IV elle se fixe très rapidement sur ses récepteurs notamment au niveau cérébral. Son volume de distribution est élevée, elle est peu liée aux protéines plasmatiques. Le métabolisme est très majoritairement hépatique. L’insuffisance rénale avancée augmente tout de même la concentration plasmatique de l’ordre de 20%. La molécule n’est pas épurée en dialyse. La demi-vie de la molécule est de 2 à 3 heures. Il faut noter que la kétamine est rapidement métabolisée en nor-kétamine, métabolite actif qui sera éliminé beaucoup plus lentement pouvant participer aux bénéfices analgésiques ou aux inconvénients psycho-dysleptiques.
Vous l’avez bien compris, l’analgésie loco-régionale est pour moi le moyen le plus intéressant de lutter contre la douleur post-opératoire. Je vais maintenant partager avec vous mes pratiques concernant les antalgiques courants.
Dans la suite de mon billet sur les perfusions post-opératoires j’aimerais donner my 2 cents sur les antalgiques post-opératoires. Ma pratique a beaucoup évoluée sur les quatre dernières années. Je suis passé d’une attitude maximaliste à une attitude plus attentiste.
Actuellement j’observe que bon nombre d’antalgiques sont prescrits parce que le médecin anesthésiste (et l’interne encore plus je trouve) craint la douleur de son patient, c’est logique, l’analgésie est un point cardinal de notre métier.
En fait, je pense qu’il faut beaucoup plus évaluer le vécu post-opératoire du patient en commencant par des choses simples quitte à se creuser la tête secondairement. En effet les cocktails larges du type paracétamol-nefopam-tramadol-morphine-ketamine-(gabapentine) apporte un lot d’effets indésirables sous estimés je pense.
Je trouve que les prescriptions post-opératoires sont parfois un peu alambiquées. J’aimerais par le biais de quelques billets expliquer ma stratégie pour des prescriptions claires.
En préambule, je rappelle que des prescriptions ça se date et ça se signe. Les voies d’administrations doivent être précisées, il ne doit pas y avoir d’ambiguïté.
Les perfusions post-opératoires
Il faut les limiter au maximum. Tous les traitements peuvent générer de la iatrogénie, y compris les perfusions : erreurs d’électrolytes, hyponatrémie, infection de cathéter, débit trop rapide de nutrition parentérale, etc.
Je continue ma série de fiches de cuisine avec la description de ma pratique de l’induction anesthésique pour de la chirurgie viscérale. Ici la description de la majorité de mes inductions pour un patient « classique » en chirurgie digestive majeure.
La prémédication à visée anxiolytique et/ou sédative pour une chirurgie relève plus de l’habitude que de critères solides. Soit.
Voici mes pratiques.
Sédation et anxiolyse
WARNING ce texte n’est pas à jour, il a été écrit en 2012, il y a depuis de nouvelles recommandations notamment sur le diabète
L’anesthésie est une spécialité ambivalente : anesthésie/réanimation, science/sorcellerie. La pratique médicale en anesthésie est donc à la croisée des chemins entre habitudes et données scientifiques. J’emploie à dessein « habitude »…
La prémédication est la première intervention médicamenteuse du médecin anesthésiste. Elle a plusieurs objectifs : anxiolyse, parfois sédation, lutte contre la douleur, prévenir la douleur chronique, prévenir les nausées/vomissements post-opératoires et stabiliser la physiologie du patient (glycémie, pression artérielle, etc.)
Ce dernier point est presque bien codifié aujourd’hui, en tout cas c’est celui qui fait le plus l’objet de travaux scientifiques. Je rapporte ici ce que je fais dans le cadre de la chirurgie programmée pour des interventions qui durent plus d’une heure où le patient sera hospitalisé. En chirurgie/médecine ambulatoire il faut être plus simple et le mieux est probablement de ne faire aucun changement dans les habitudes du patient.
Ce mois ci un édito d’Anesthesiology ouvre une réflexion sur la ventilation des patients endormis bénéficiant d’une ventilation mécanique.
Cet article permet de s’interroger sur les modalités optimales de ventilation mécanique d’un patient aux poumons sains (sujet dont la pertinence équivaut à peu près à de la sodomie de diptère en vol dans 98% des cas) et sur les modalités de réveil. L’auteur se pose un peu en visionnaire. Après une courte explication de texte sur le réveil des patients, il propose de laisser les patients en hypercapnie légère durant les interventions. Les arguments sont plus que minces et non évalués scientifiquement, mais l’auteur a envie de remettre en question les pratiques alors il se lâche ! je me demande sincèrement comment ce genre d’édito passe dans de grandes revues internationales comme ça… S’il suffit de pondre une idée et d’écrire trois lignes invitant la terre entière à changer de pratique, je commence demain.
Peu importe, ça me donne une excuse pour causer du réveil en anesthésie 
Dans les blocs opératoires, on utilise tous les jours des drogues hyperpuissantes sans savoir ce que l’on fait, c’est LE drame de l’anesthésie. On se rassure en constatant rapidement un résultat. On met un hypnotique, le patient dort ; on administre un curare : le patient ne bouge plus. Le sujet délicat c’est la gestion de la douleur. Je mets dans les veines de mes patients des morphiniques mais clairement je ne sais pas ce que je fais. C’est inquiétant non ?
Durant mon premier semestre, j’étais perdu. Comme tout le monde, j’ai acheté un ou deux bouquins. On ne connait rien à cette spécialité mystérieuse avant de la pratiquer. Jamais pendant les études de médecine on nous explique l’anesthésie. Dans les manuels, je lis des posologies, et en pratique je vois mes seniors rigoler quand je leur demande la dose qu’il faut mettre : « qsp dodo ! » qu’ils me répondent. Bon, je ne vais pas aller loin avec ça… j’étais désemparé de constater que la pratique anesthésique était à mille lieux d’une discipline que j’aime beaucoup également : l’infectiologie. En matière de traitement anti-infectieux il y une posologie et une durée de traitement à respecter. Point-barre. En anesthésie, c’est l’anarchie.
 L’autre truc que je ne comprenais jamais c’était la gestion des réadministrations des morphiniques et cette phrase : « pfiou qu’est-ce qu’il consomme celui là ! » aka « plus t’en mets plus faut en mettre ». Je ne comprenais pas. Aujourd’hui je comprends à peine plus. Les morphiniques sont des drogues hyper compliquées à gérer. Tellement que certains services d’anesthésie belges les utilisent de moins en moins ! (Finalement ce sont nos vieux patrons de chirurgie qui luttaient contre les administrations de morphine en post-op qui avaient raison ! )
L’autre truc que je ne comprenais jamais c’était la gestion des réadministrations des morphiniques et cette phrase : « pfiou qu’est-ce qu’il consomme celui là ! » aka « plus t’en mets plus faut en mettre ». Je ne comprenais pas. Aujourd’hui je comprends à peine plus. Les morphiniques sont des drogues hyper compliquées à gérer. Tellement que certains services d’anesthésie belges les utilisent de moins en moins ! (Finalement ce sont nos vieux patrons de chirurgie qui luttaient contre les administrations de morphine en post-op qui avaient raison ! )
Aujourd’hui je me bagarre dans les blocs pour montrer que toutes les réactions du patient ne sont pas de la douleur, il faut serrer les dents et résister à l’angoisse de mal lutter contre la douleur du patient. Difficile. Le patient a des réflexes, depuis des dizaines d’années on enseigne qu’il faut supprimer ces réflexes avec des morphiniques car ce sont des traductions cliniques de douleur. En fait on en sait rien. Il est super fréquent de constater que les réactions hémodynamiques s’estompent d’elles-mêmes sans rien faire. Auparavant on administrait 10 gammas de suf et on pensait que la résolution de la tachycardie était liée à un contrôle de la douleur… c’est l’histoire du Mucomyst qui guérit la bronchite qui guérit toute seule…
Dans notre région nous avons la chance de côtoyer beaucoup de médecins anesthésistes belges au fil de notre formation. Leur parcours est beaucoup plus axé sur l’anesthésiologie, et moins sur la réanimation. J’ai l’impression qu’ils vont plus au fond de leur discipline. Certains patrons belges ont une expertise très forte. C’est le cas de Marc De Kock à propos des morphiniques. Allez l’écouter, c’est passionnant.
http://www.centreaudiovisuel.be/emc/emc/Podcast_interuniversitaires/Podcast_interuniversitaires.html
FAST HUG
FAST HUG est un moyen mnémotechnique diffusé en 2005 par le pape européen de la réanimation : le Pr Jean-Louis Vincent.
Feeding : démarrage nutrition ? voie d’abord entérale/parentérale ? calories optimales ? vitamines ? Penser également à proposer des sondes de nutrition adaptées (polyuréthane ou silicone et pas de PVC qui durcit et se rigidifie à pH acide)
Des diurétiques…
Les diurétiques font partie des médicaments que je trouve les plus difficiles à prescrire dans un secteur de réanimation ou de soins intensifs. Ceci est tout simplement lié au fait que la volémie d’un patient fait probablement partie des paramètres les plus difficiles à évaluer. La clinique couplée aux examens complémentaires devraient nous aider mais j’ai l’impression que c’est plutôt l’histoire du patient qui est le plus décisionnel dans ma prescription.
Il existe des situations caricaturales d’hypovolémie qui amène le patient dans les secteurs de soins aigus, le schéma thérapeutique est simple. De même, lorsque l’insuffisance cardiaque prédomine le tableau, il faut savoir soulager la calèche avant de fouetter ! Cette arrière pensée de l’hypovolémie devient plus difficile à gérer quand l’évolution du patient est médiocre, que les journées avec un bilan hydrosodée négatif (hyperperméabilité capillaire) passent et qu’il s’inflate avec persistance d’une oligurie et la fonction rénale en chute libre. Là, l’apprentissage selon l’école de la Réanimation Médicale nous enseigne presque comme un dogme qu’il ne faut absolument pas prescrire de diurétiques. Je suis complètement d’accord avec cette idée, j’ai été éduqué comme ça, et dans les situations inflammatoires où le secteur interstitiel gonfle à vue d’oeil, j’ai peur de faire pire que mieux avec des diurétiques. En effet, l’oedème tissulaire même s’il est délétère a beaucoup moins de conséquence que l’accentuation d’une hypovolémie. Ainsi je continue de croire que la genèse artificielle d’une diurèse participe à l’anxiolyse du docteur et à la dégradation de l’état du patient. Je retiens donc que chez un patient agressé, intubé/ventilé, pour lequel la situation n’est pas réglée le furosémide est à garder dans la poche.
La situation devient tout à fait différente, et les néphrologues nous guident dans ce sens, lorsque le patient sort de son agression aiguë. Lorsque le patient retrouve une diurèse, peu à peu efficace, tout en ayant accumulé de l’eau et du sel dans les jours/semaines précédentes, je comprends mieux l’utilisation de diurétiques de l’anse à fortes doses.
Par contre, là où le casse tête est à son paroxysme pour moi ce sont les situations post-opératoires de chirurgie lourde, notamment la chirurgie thoracique ou digestive.
On a face à nous un patient vasculaire, qui vient de bénéficier par exemple d’une oesophagectomie pour un cancer, qui se dégrade globalement en post-opératoire : majoration de l’encombrement bronchique, dyspnée, oligurie. Par expérience nous observons que les patients souffrent essentiellement de leur insuffisance respiratoire, c’est ça qui les précipite en réanimation. On a alors tendance à jouer des cartes très empiriques en plus des recherches des complications classiques : souffrance de la zone opératoire, embolie pulmonaire, sepsis, etc. Bien souvent on se retrouve dans une situation batarde sans argument franc pour une complication classique, on met alors tout sur le dos de l’ischémie/reperfusion peropératoire et de l’inflammation. Nous utilisons alors de façon complètement empirique des diurétiques en espérant diminuer la surcharge du secteur interstitiel pulmonaire. Fait-on n’importe quoi ? Nous essayons de nous faire guider par l’échographie cardiaque quand nous savons ou quand les cardiologues sont disponibles pour nous aider mais cet examen a lui aussi ses limites. Bref c’est difficile. La situation évolue encore quand malheureusement ce type de patient est admis en réanimation en SDRA, avec des poumons lourds d’oedème et un coeur droit qui se dilate dans un contexte d’hypoxémie et d’HTAP. Je m’interroge sur le retentissement en amont de l’augmentation importante des pressions veineuses et sur la perfusion rénale : les diurétiques ont-ils là encore une place à trouver ?
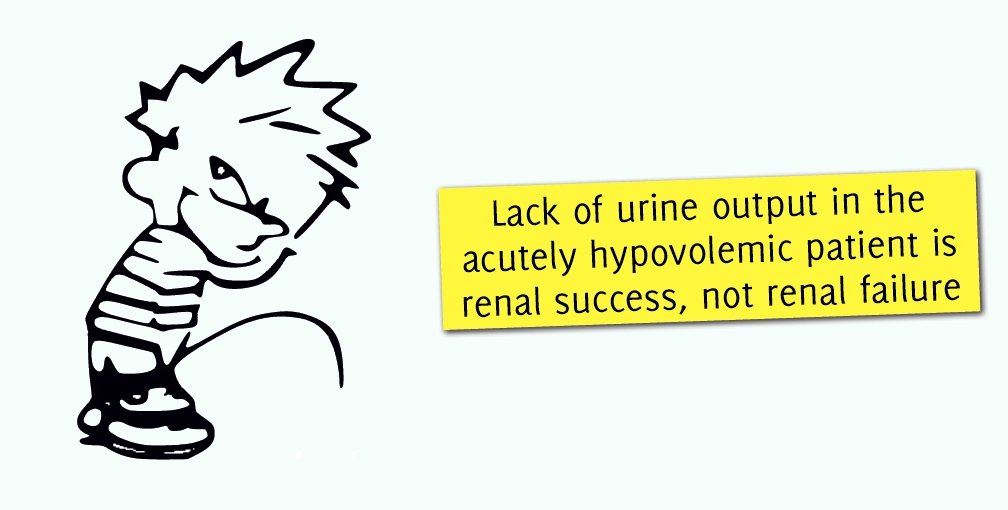
d’après le Dr Vincent Bourquin sur son excellent site www.nephrohug.org
Ca faisait longtemps que je voulais me faire une petite mise au point sur le paracétamol. En anesthésie nous prescrivons quotidiennement ce médicament pour lutter contre la douleur post-opératoire. On connait mal les voies d’action du paracétamol mais on nous enseigne l’analgésie multi-modale : en ciblant des voies de la douleur différentes des voies bloquées par les morphiniques on optimiserait la prise en charge des patients. Quid ?
Lorsque j’ai débuté ma carrière d’étudiant hospitalier j’étais passionné de néphrologie. Les troubles hydro-électrolytiques me fascinaient et j’étais impatient de passer dans un stage où je serai confronter à des hypokaliémies tordues.
En DCEM 3, j’ai eu la chance d’aller en stage dans l’excellente réanimation de l’Hôpital de Tourcoing, j’ai trouvé dans cet hôpital mes Maîtres en Médecine. Durant ce stage, j’ai compris que la réflexion livresque n’était plus valable devant ces patients atteints de pathologies aiguës.
J’ai alors découvert la ventilation mécanique. Et là waaahou, comment font ces docteurs pour faire mieux respirer un patient en tripotant des boutons… D’autant plus impressionnant qu’à l’époque de vieux Puritan Bennet trônaient dans les chambres.
Pour bien comprendre ce que l’on fait en ventilation mécanique il faut retourner un peu vers la physiologie et surtout se focaliser sur des choses simples et fuire les modes mixtes, biscornus et trompeurs. Lorsque l’on est interne en anesthésie-réanimation, il me parait très important de se focaliser sur la compréhension de deux modes : un mode en débit : la VAC et un mode en pression : la VS-AI.



