Je travaille dans un service qui fait beaucoup d’endoscopies ORL et de chirurgie endolaryngée. J’aimerais partager avec vous ce que mes collègues m’ont appris sur l’anesthésie de ce type de chirurgie.
- Pas d’explorations complémentaires nécessaires en routine (nous ne demandons aucune biologie, à l’exception d’un INR si relais AVK)
- Nous utilisons les règles de jeune habituelles, mais notre vigilance est exacerbée et au moindre doute, nous plaçons le patient à jeun à minuit et on lui conseille un repas léger la veille au soir (les patients ayant une gastroplastie intrathoracique nécessitent beaucoup de vigilance sur ce sujet, j’en parle là et là)
- Prémédication selon l’évaluation en consultation d’anesthésie, souvent de l’alprazolam, parfois rien (chirurgie récurrente)
- Préoxygénation bien respectée
- L’anesthésie démarre lorsque le chirurgien est dans le bloc (cf cette anecdote de polype laryngé)
- Nous utilisons du remifentanil et du propofol en AIVOC, en cible cérébrale
- Nous n’utilisons pas de curare. Pas de combo rocu-sug.
- J’ai pour habitude de mettre deux trois cc de lidocaïne dans le propofol (c’est critiquable, mais c’est ce que je fais)
- Titration de l’anesthésie générale par paliers
- Ma pratique est la suivante :
- Je commence par mettre une cible autour de 1 ng/ml de remifentanil en guise d’apéro
- Puis je titre le propofol, classiquement, on navigue autour de 4-5 ng/ml de cible cérébrale
- Puis j’augmente le remifentanil par palier, je programme 4 ng/ml de cible, puis j’augmente franchement autour de 10 ng/ml si nécessaire
- Je garde un contact avec la main du patient pour tester son tonus. Pendant ce type d’intervention l’anesthésiste reste dans la salle.
- Si le patient fait une bradycardie réflexe (vagal+remifentanil ?), je demande au chirurgien d’arrêter la laryngoscopie.
- J’attends l’avis du chirurgien pour intuber le patient. Certaines chirurgies sont vraiment courte (ex injection bioplastique dans la corde vocale)
- Si une intubation est nécessaire, nous mettons une sonde adaptée au traitement (laser ou pas)
- Parfois, une solution élégante consiste à utiliser une jet-ventilation.
- Si je n’intube pas le patient et qu’il désature, je le reventile gentiment au masque. En limitant la pression d’insufflation à 20cmH20 et parfois avec une pression cricoïde pour éviter de gonfler l’estomac.
- Souvent, je diminue les doses de remifentanil drastiquement dès le début de l’intervention.
- Si la chirurgie a été plus longue que prévue et/ou que les doses ont été importantes, il m’arrive d’intuber après la chirurgie pour sécuriser les voies aériennes et éviter l’hypercapnie.
- Pour une panendoscopie simple, avec un opérateur entraîné, nous utilisons du propofol en titration et du remifentanil en titration IVD (dilution 25 µg/ml). Je commence par 1 à 2 µg/kg. L’utilisation du remifentanil en IVD peut choquer, mais pour ma part, je n’ai pas observé d’évènements indésirables comme une rigidité thoracique ou une bradycardie sévère. Je ne nie pas que ces effets indésirables existent, mais j’ai l’impression que c’est rare.
- Précautions supplémentaires si chirurgie laser :
- Ecriteau prévenant du danger sur la porte de bloc
- FeO2 < 30%
- Sonde dédiée à double ballonet gonflé à l’eau
- Grande cupule d’eau et système d’injection prêt en cas de feu local
- Linge humide sur le visage du patient
Le message important est la coopération entre l’anesthésiste et le chirurgien.
Anesthesia for ENT endoscopic surgery #FOAM
I work in a department with a lot of ENT endoscopies and endolaryngeal surgeries. I would like to share with you what my colleagues have taught me on anesthesia for this type of surgery.
- No explorations (we do not ask for any biology, with the exception of a prothrombine time if coumadine is stopped)
- We use the usual fast rules, but vigilance is exacerbated and when in doubt, we place the patient fasting at midnight and it is advised a light meal the night before (patients with intrathoracic gastroplasty require much vigilance on this subject, I speak here and there)
- Premedication as assessed in consultation, often of alprazolam, sometimes nothing (recurrent surgery)
- Preoxygenation well respected
- Anaesthesia starts when the surgeon is in the OR (see this story)
- We do not use curare. No rocu-sug combo.
- We use remifentanil and propofol in TCI, brain target
- I usually put three cc of lidocaine in the propofol, it is questionable, but it’s what I do)
- Titration of general anesthesia as follows:
- I start by putting a target around 1 ng/ml of remifentanil as an appetizer
- Then I titrate propofol navigating around 4-5 ng/ml
- Then I increase remifentanil in steps, I program 4 ng/ml target and frankly I increase around 10 ng/ml if necessary
- I keep a contact with the patient’s hand to test its tone. During this type of intervention the anesthesiologist remains in the room all the time.
- If the patient make a reflex bradycardia (increased vagal tone + remifentanil?), I ask the surgeon to stop laryngoscopy immediately.
- I wait for the surgeon’s opinion to intubate the patient. Some surgery are really short (eg bioplastic injection into the vocal cord)
- If intubation is required, I put a tube accordingly (laser or otherwise)
- Sometimes an elegant solution is to use a jet ventilation.
- If I do not intubate the patient and that desaturates, I kindly ventilate with a facial bag-mask. I avoid insufflation pressure above 20cmH20 and sometimes ask for cricoid pressure to limit air trapping in the stomach.
- Often, I reduce the doses of remifentanil drastically from the start of the intervention.
- If surgery was longer than expected and / or dosing were important, I intubate after surgery to secure the airway and prevent hypercapnia.
- For a mere endoscopy with a trained operator, I use propofol and remifentanil in direct IV (remi’s dilution 25 mcg/ml). I start with 1 to 2 mcg/kg.
- This use of remifentanil in IV may be shocking, but for my part, I did not observe any adverse events such as chest stiffness or severe bradycardia. I do not deny that these side effects exist, but I feel it is rare.
- Extra precautions if laser surgery:
Sign warns of danger on the unit door
FiO 2 <30%
Dedicated probe double balloon inflated with water
Great cup of water and the injection system ready in case of local fire
Damp cloth on the patient’s face
The important message is the cooperation between the anesthesiologist and the surgeon.


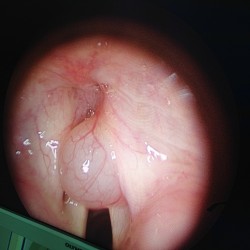
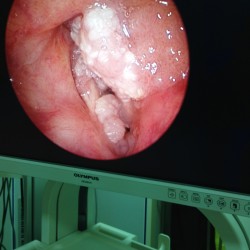
7 réponses sur « Anesthésie pour chirurgie endoscopique ORL #FOAM »
Intéressant ton point sur le rémifentanil en IVD !! Lorsque j’avais fais une recherche dans la littérature sur le rémifentanil, j’avais trouvé qu’il n’y avait aucune repercussion hémodynamique jusqu’à des doses de 1-1,5 microgramme/kg en bolus de rémifentanil. Pour ma part je fais donc des bolus de rémifentanil avec l’AIVOC lors des ISR.
Au contraire je trouve que c’est très logique et très pratique de l’utiliser en IVD, pour des gestes courts comme les panendoscopies.
D’ailleurs à ce sujet (je fais très peu d’ORL, mais il m’arrive d’en faire au bloc des urgences pour des panendoscopies ou des laryngé suspendues), chez ces patients éthyle-tabagiques d’une part, mais souvent dénutri d’autre part, on a souvent besoin de monter les cibles de rémifentanil de manière importante (jusqu’à 10 voire 12 ), mais étant donné que le geste est court, dès que l’ORL retire son endoscope ou son laryngo, il n’y a plus de stimulus douloureux et on se retrouve avec un patient « plombé » et une hypotension artérielle importante ou on est obligé de courir derrière. C’est pourquoi ton idée de faire le rémifentanil IVD peut permettre d’éviter un peu ce problème.
Tu dis faire 2-3 cc de Xylo dans le propofol, que penses-tu de faire un bolus d’1mg/kg de Xylo à l’induction?
1) Pour limiter ce temps de décroissance du remifentanil, j’ai remarqué qu’il fallait parfois une belle dose comme tu décris pour s’installer, mais que rapidement, une dose d’entretien plus usuelle suffit. J’essaye donc de titrer rapidement vers le bas. Quoiqu’il en soit, j’observe rarement plus de 10 minutes avant le réveil pour ce type d’intervention. (et puis l’ephedrine c’est pas interdit hein)
2) Je fais un bolus de lidocaïne lorsque je fais de la chirurgie lourde et/ou si le patient a un terrain douloureux chronique.
Les quelques cc de lidocaïne sont juste pour tamponner le pH alcalin du propofol. Nous aurons peut-être prochainement des solutions « Lipuro » qui seraient moins pourvoyeuses de douleurs à l’injection.
Avantage….inconvénient…d’être né avant ?
Cette publication….de 1974….( bien utile pour les » Titres et Travaux…) qui en a rassuré beaucoup : 3 mg/ Lidocaïne ( avec conservateur !!) ….en perfusion rapide, ( accidentelle par accélération de la perfusion..,en Réa ) …en post op immédiat de chirurgie cardiaque -associé à 1 gr de K cl – pour limiter les extra systoles bi géminées….n’a entraîné qu’une hypnose profonde, type « post critique » , sans séquelle aucune !
( Un patient à même tellement apprécié le » voyage » ….qu’il en a …redemandé !!!)
Donc, peu d’inquiétude pour le bolus !
Amouroux C, du Gres B, Estanove S
Annales de L’anesthesiologie Francaise [1975, 16(1):13-19]
Type: Journal Article, Case Reports, English Abstract (lang: fre)
Abstract
Highlight Terms
Diseases(1)
In three cases, following cardiac surgery operations, the appearance of a sudden loss of consciousness followed by an epileptic – like crisis was recorded. The accidents have a relationship with an administration of lignocaine in the form of a perfusion. Description of the observations and discussion of the toxicity of the product
Bonne chance …les jeunes !!
merci pour le partage ! je ne suis effectivement pas inquiet quant au fait d’administrer de la lidocaïne.
En écrivant que c’était critiquable, c’est parce que je mets dans la seringue utilisée en AIVOC un produit en plus, ce qui augmente le volume et baisse un peu la concentration du propofol…
Je suis parfaitement d’accord avec toi. J’utilise de moins en moins les curares en AIVOC. Différents travaux parlent de doses de 2, 3 voir 4 gamma/kg/min de remi pour avoir les cordes ouvertes. Pour une personne de 80 kg en dose effet c’est 8-10 gamma/ml. Après l’induction je descends vite aux cibles de 2 ou 3. Y a pas que le remi. Le propofol aussi joue son rôle . Cibles à l’induction de 10 minimum. Pour descendre immédiatement après.
Pour rappel l’alfentanil pourrait lui aussi avoir sa place.
40-50 gamma/kg associés à 2.5 mg/Kg de propofol permettent une IOT sans réflexes.
A ces doses la si l’intervention dure moins de 30 min il faudra attendre sa décroissance et faudra le brancher en automatique en salle de réveil pour l’extuber.
Ma question ne concerne pas tout à fait ce sujet mais je ne savais pas trop où la poser donc ..
Je débute en ORL, pour la thyroïdectomie, les chirurgiens infiltrent en début du geste avec de la xylo adrénalinée. J’ai pensé donc à la naro en fin d’intervention en bloc cervical intermédiaire, 10 cc chaque côté, concentration 2 mg/cc , sous écho: le post-op était intéressant, 0 morphine en SSPI, EVA < 3 en secteur.
Je prends goût et je propose le même bloc mais avant l'incision, les chir allaient utiliser la stimulation pour les nerfs récurrents et je leur assure qu'il n'y aura pas d'interférence..et le FLOP: les chirg qui n'arrivent pas à retrouver les nerfs récurrents et qui pointent du doigt le bloc, la patiente a été algique en post-op: morphine, kétamine ..
Avez-vous du recul sur ce bloc analgésique?
Merci par avance !
Bonjour, notre hôpital a fait des milliers de thyroïde avec un bloc plexique cervical SUPERFICIEL avant l’incision chir.
Si trop profond, effectivement on peut endormir récurrent. Il faut vraiment rester sous cutané. Chercher une publication du Dr Grégoire Andrieu et Pr Gilles Lebuffe
bonne journée